Ele já sabia reconhecer o início da crise antes de qualquer movimento visível. Um cheiro estranho, uma sensação súbita de desconexão, segundos que pareciam alongar o tempo. A medicação havia sido ajustada várias vezes. Doses aumentadas, associações diferentes, promessas discretas de controle. Ainda assim, as crises continuavam. Menos intensas em alguns períodos, mais imprevisíveis em outros. A vida foi sendo reorganizada ao redor desse limite invisível.
O ponto crítico raramente é a primeira crise. É quando, apesar do tratamento adequado, elas persistem. É nesse território que a epilepsia deixa de ser apenas uma condição clínica controlável e passa a exigir outra leitura. Uma leitura que inclui a possibilidade de decisão cirúrgica.
O que acontece no cérebro
A epilepsia é resultado de uma atividade elétrica anormal e excessiva em determinadas áreas do cérebro. Em condições normais, os neurônios mantêm um equilíbrio entre excitação e inibição. Esse equilíbrio depende de neurotransmissores como o glutamato, que estimula, e o ácido gama-aminobutírico, conhecido pela sigla GABA, que inibe.
Na epilepsia, esse sistema perde estabilidade. Surge um foco epileptogênico, uma região cerebral capaz de gerar descargas elétricas repetitivas e sincronizadas. Essas descargas podem permanecer localizadas ou se propagar para outras áreas, o que define o tipo de crise.
Quando falamos em epilepsia refratária, estamos diante de um cenário específico. Trata-se da persistência de crises mesmo após o uso adequado de pelo menos duas medicações antiepilépticas bem indicadas, em doses corretas e com adesão comprovada. Esse conceito não é subjetivo. Ele define um ponto de virada na estratégia de tratamento.
A partir daí, insistir apenas em ajustes medicamentosos passa a ter rendimento progressivamente menor. O cérebro continua exposto a descargas repetidas que não são apenas eventos passageiros. Elas interferem em circuitos funcionais, memória, linguagem, comportamento e autonomia.
Onde as pessoas erram
Existe um erro silencioso que se repete com frequência. A crença de que “ainda dá para ajustar o remédio mais uma vez”.
Essa lógica parece prudente à primeira vista. Evitar uma abordagem mais invasiva, tentar esgotar possibilidades clínicas. O problema é que, na epilepsia refratária, essa insistência costuma prolongar um estado de instabilidade elétrica cerebral que já demonstrou resistência ao tratamento convencional.
Outro equívoco comum é avaliar apenas a frequência das crises. Crises menos frequentes não significam necessariamente menor impacto. Há pacientes que têm episódios esporádicos, mas com perda de consciência, risco de queda, limitação para dirigir, trabalhar ou manter rotina independente.
Além disso, existe o impacto cumulativo. Cada crise não controlada pode reforçar circuitos epileptogênicos, fenômeno conhecido como epileptogênese secundária. Com o tempo, áreas inicialmente saudáveis podem passar a participar do processo.
O risco de esperar
Esperar, nesse contexto, não é uma decisão neutra.
Crises recorrentes aumentam o risco de lesões físicas, acidentes domésticos e restrições progressivas de autonomia. Existe também o risco de estado de mal epiléptico, uma condição em que a crise se prolonga ou se repete sem recuperação adequada entre episódios, com potencial de dano cerebral permanente.
Outro ponto crítico é o impacto cognitivo. Memória, atenção e capacidade executiva podem ser comprometidas ao longo do tempo. Em crianças e adultos jovens, isso pode alterar trajetórias acadêmicas e profissionais. Em adultos, pode significar perda de independência funcional.
Há ainda um risco menos discutido fora do meio especializado, mas bem conhecido na prática clínica: a morte súbita inesperada em epilepsia, conhecida pela sigla SUDEP, do inglês Sudden Unexpected Death in Epilepsy. Embora não seja frequente, está associada a crises mal controladas, especialmente generalizadas.
O tempo, nesse cenário, atua como um fator biológico ativo. Não é apenas passagem de dias. É progressão de impacto.
Quando avaliar muda o desfecho
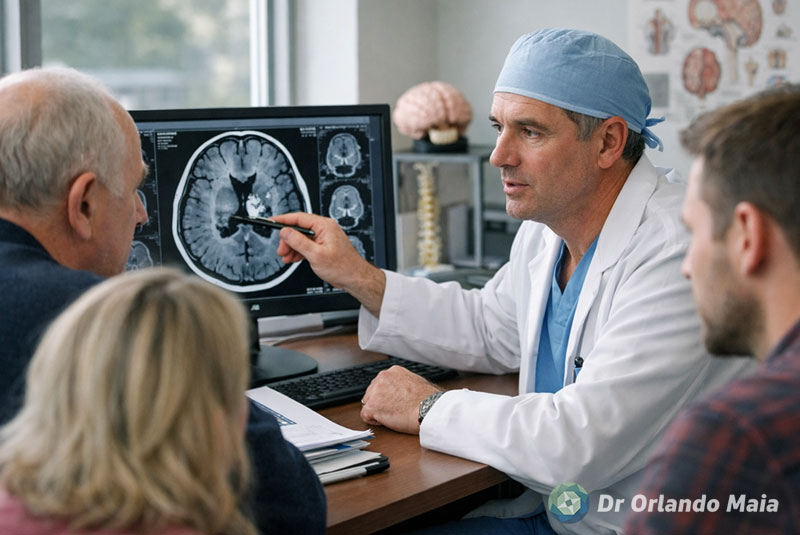
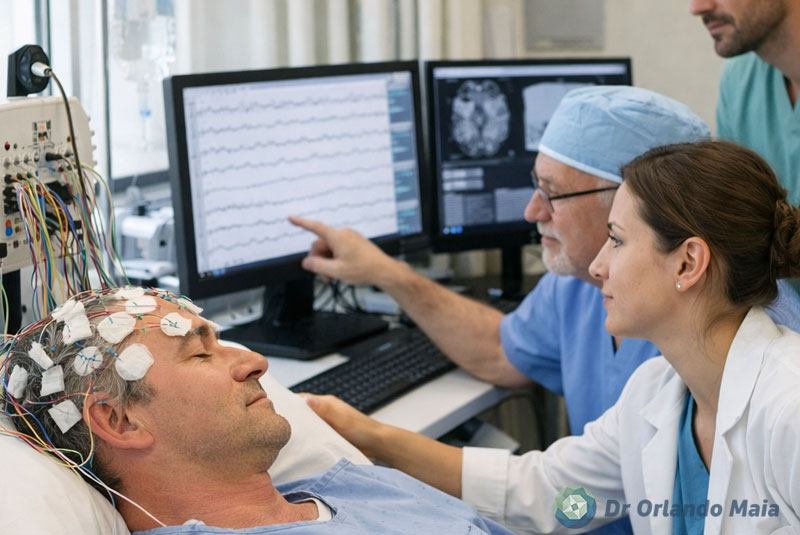
A decisão cirúrgica não é automática nem indicada para todos os casos. Ela depende de uma investigação detalhada, que inclui exames de imagem como ressonância magnética de alta resolução, eletroencefalograma prolongado e, em alguns casos, monitorização invasiva.
O objetivo é identificar com precisão o foco epileptogênico e entender sua relação com áreas funcionais do cérebro. Em alguns pacientes, é possível remover essa região com segurança. Em outros, podem ser indicadas técnicas como desconexões funcionais ou neuromodulação, como estimulação do nervo vago.
O ponto central não é a cirurgia em si, mas o momento da avaliação.
Quando essa análise é feita no tempo adequado, há possibilidade real de reduzir ou até eliminar crises, com impacto direto na autonomia do paciente. Retomar atividades, reduzir dependência, diminuir riscos associados às crises. Não se trata de promessa de resultado, mas de mudança concreta de cenário em casos bem indicados.
A experiência acumulada em centros especializados mostra que muitos pacientes chegam tardiamente a essa etapa, após anos de crises persistentes e tentativas sucessivas de tratamento clínico sem resposta sustentada.
Encerramento decisório
Epilepsia refratária não é apenas uma fase difícil do tratamento. É um marcador claro de que a estratégia precisa ser reavaliada.
A decisão de considerar abordagem cirúrgica começa com uma avaliação neurocirúrgica criteriosa. Não para operar todos, mas para identificar quem realmente pode se beneficiar de uma mudança de caminho.
Adiar essa etapa pode significar prolongar um ciclo de crises que já demonstrou não responder ao modelo atual de tratamento.
Quando o cérebro sinaliza resistência ao tratamento, continuar insistindo no mesmo caminho raramente é neutral.